
消化器内科は、食べたものが通る「食道・胃・小腸・大腸・直腸・肛門」と、消化を助ける「肝臓・胆のう・胆管・膵臓」などの臓器を専門的に診る診療科です。
主な症状としては、みぞおちやお腹の痛み、吐き気・嘔吐、下痢や便秘、お腹の張りなどが挙げられます。
お腹や胃腸のことで気になる症状がありましたら、どうぞお気軽にご相談ください。
一般的な消化器疾患
逆流性食道炎・胃食道逆流症 (GERD)
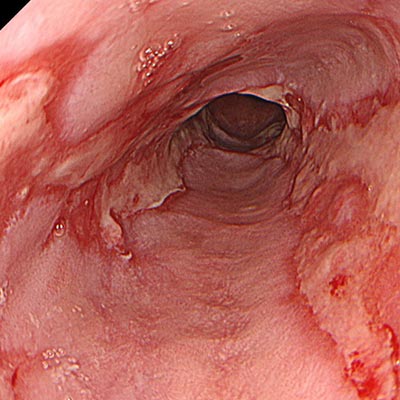
胃の粘膜は、強い酸から自分を守るために胃粘液でしっかりと保護されていますが、食道の粘膜は酸に対して弱い構造になっています。そのため、胃酸を含む胃の内容物が食道へ逆流することで食道の粘膜が傷つき、炎症を起こすことがあります。この状態を「逆流性食道炎」といいます。
また、症状はあるのに内視鏡検査で明らかなただれが見られないタイプもあり、「非びらん性胃食道逆流症(NERD)」と呼ばれます。これらを含め、胃酸の逆流によって生じるさまざまな病態をまとめて「胃食道逆流症(GERD)」と呼びます。
主な症状
- 胸やけ(胸のあたりが焼けるような感覚)
- 酸っぱい液がのどまで上がってくる(呑酸)
- 食後の胃の痛みやみぞおちの違和感
- のどのつかえ・違和感
- 声がかすれる
- 夜間に咳が出る・咳が止まらない
これらの症状が1つでも続く場合は、胃酸の逆流が関係している可能性があります。
診断方法
診断には胃カメラ検査(上部内視鏡検査)が重要です。
検査では、食道粘膜の炎症の有無や程度、食道裂孔ヘルニアの有無などを詳しく調べます。
症状が軽い場合でも、がんなど他の病気と区別するために検査が必要です。
治療方法
| 生活習慣の見直し |
|
|---|---|
| 薬による治療 |
症状が強い場合や薬で改善が難しい場合は、手術や内視鏡治療が検討されることもあります。 |
急性胃腸炎
急性胃腸炎は、嘔吐や下痢、腹痛などを突然引き起こす胃や腸の感染症です。
とくに冬季に小児を中心として流行しやすく、世界的にも非常に頻度の高い病気のひとつです。大人にも感染することがあり、家族内での流行にも注意が必要です。
主な症状
- 吐き気・嘔吐
- 下痢(水のような便)
- 腹痛
- 発熱
- お腹の張り
- 食欲不振
※症状の程度には個人差があります。小さなお子さんや高齢の方では脱水に注意が必要です。
治療方法
多くの場合は、整腸剤の使用や水分補給などの対症療法で回復します。
- 整腸剤(腸内環境を整える薬)
- 経口補水液や点滴による水分・電解質補給
- 必要に応じた解熱剤・吐き気止め
ご家庭での注意点
- 嘔吐や下痢がある間はこまめな水分補給を心がけましょう(経口補水液が有効です)
- 嘔吐物や便の処理時には使い捨て手袋・マスクを着用しましょう
- トイレやドアノブなどの共用部分は次亜塩素酸系の消毒剤で清掃しましょう
- 家族内での感染予防には、石けんでの丁寧な手洗いが最も効果的です
胃がん
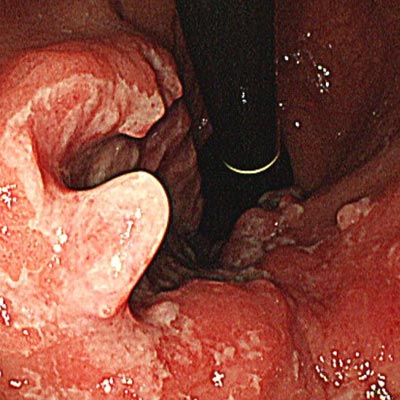
胃がんは、日本で依然として多くみられるがんのひとつです。2020年の統計によると、胃がんの罹患数は全がんの中で第3位であり、男性は11人に1人、女性では24人に1人が一生のうちに胃がんと診断されています。死亡数では第4位で、男性では35人に1人、女性では71人に1人が胃がんで亡くなっています。
近年、発症数は横ばい〜やや減少、死亡数は減少傾向にあります。これは、早期発見・早期治療の普及や、ピロリ菌感染率の低下が要因と考えられています。
主な症状
初期の胃がんは、多くの場合で無症状です。そのため、定期的な胃カメラ検査が重要です。がんが進行すると、以下のような症状が現れることがあります。
- 胃の痛み・不快感
- 胸やけ
- 吐き気
- 食欲の低下
- 体重減少
- 吐血(血を吐く)
- 黒色便(消化管出血による)
治療方法
胃がんの治療は、がんの進行度によって大きく異なります。
| 初期の胃がん | 内視鏡によって粘膜を切除する内視鏡治療(ESDなど)で治癒が期待できます。 |
|---|---|
| 進行した胃がん | 外科的な胃の切除が必要になります。 |
| 他臓器へ転移した場合 | 抗がん剤(化学療法)による治療が中心となりますが、この段階ではがんを完全に取り除くことは難しくなります。 |
当院での取り組み
当院では、内視鏡専門医による精度の高い胃カメラ検査を実施しており、見つけにくい早期の胃がんも高い精度で発見することが可能です。特に、ピロリ菌未感染や除菌後の胃がんといった、診断が難しいタイプにも対応しています。
過敏性腸症候群(IBS)
下痢や便秘、腹痛、お腹の張りなどの消化器症状が長期間にわたって繰り返される場合、大腸がんや腸炎といった目に見える異常が原因であることがあります。しかし、多くの場合は検査をしても明らかな異常が見つからず、腸の「動き」や「感じ方」の異常が原因と考えられます。このような状態を「過敏性腸症候群(IBS:Irritable Bowel Syndrome)」と呼びます。
IBSの病型分類
IBSは、便の性状や排便パターンにより以下の4つに分類されます。
| 下痢型(IBS-D) | 突然の強い便意、繰り返す下痢、外出の不安 |
|---|---|
| 便秘型(IBS-C) | 繰り返す便秘、腹痛、硬い便、排便困難 |
| 混合型(IBS-M) | 下痢と便秘を交互に繰り返す |
| 分類不能型(IBS-U) | 上記に当てはまらない不定の症状 |
主な症状
| 下痢型IBS |
|
|---|---|
| 便秘型IBS |
|
| 混合型/分類不能型 |
|
治療方法
治療は段階的に進めます。
症状や患者さんのライフスタイルに合わせた「オーダーメイドの治療」が基本です。
STEP1 生活指導
- 食事内容の見直し(低FODMAP食など)
- ストレス管理
- 睡眠・運動習慣の改善
STEP2 薬物療法
- 症状に応じて次のような薬を使います。
- 腸の動き・セロトニンに作用する薬(下痢型に有効)
- 腸の緊張を和らげる薬(便秘や腹痛に)
- 整腸剤、漢方薬
- 抗うつ薬(心理的要因が強い場合)
- 必要に応じて心理療法(認知行動療法など)
大腸がん
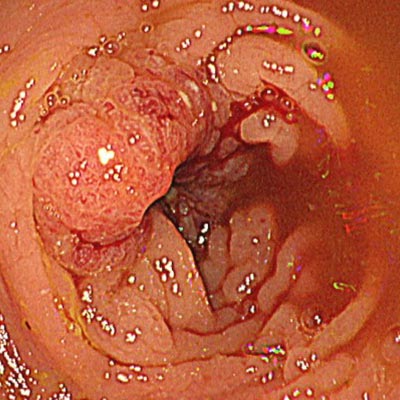
大腸がんは、日本で年々増えている非常に身近ながんです。
2020年の統計では、日本人が最も多くかかるがんの第1位であり、女性のがん死亡原因の第1位にもなっています。先進国の中で日本は大腸がんの死亡率が特に高く、アメリカの約3倍とも言われています。大腸がんは早期に発見できれば治療成績は非常に良好であるため、早期発見・早期治療が重要です。
主な症状
初期症状はほとんどありません。
症状が現れるのはがんが進行してからのことが多く、以下のような変化があれば注意が必要です。
- 急に便秘になった、下痢が続く
- 便に血が混じる(血便)
- 便が細くなる、すっきり出ない
- お腹の張りや痛み
- 原因不明の貧血
- 吐き気、しこりの触知
治療方法
がんの進行度(ステージ)により治療法は異なります。
| 早期がん | 粘膜内または粘膜下層の浅い部分に限局している場合であれば、大腸カメラでの内視鏡切除(EMR・ESD)が可能 |
|---|---|
| 進行がん |
|
早期発見のために
大腸がんは予防可能ながんです。早期発見・治療のために以下の取り組みをおすすめします。
- 食生活の見直し、適度な運動でリスクを軽減しましょう。
- 40歳以上の方は定期的に大腸カメラ検査を受診しましょう。
(特にご家族に大腸がんの既往がある方は早めに)
大腸ポリープ
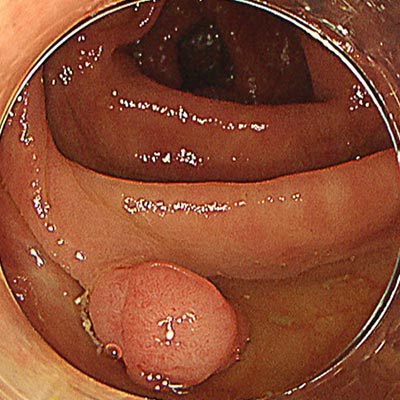
大腸ポリープとは、大腸の内側(粘膜)からこぶ状に盛り上がってできる病変のことをいいます。多くの場合、自覚症状はありませんが、中にはがんに進行するタイプもあるため、発見・治療が重要です。
大腸ポリープの種類
ポリープは大きく2つに分けられます。
| 腫瘍性ポリープ |
腺腫(せんしゅ)やがんが含まれます。
|
|---|---|
| 非腫瘍性ポリープ | 過形成性ポリープ、炎症性ポリープ、過誤腫性ポリープなどがあります。 従来は「がんにならない」とされていましたが、近年では、過形成性ポリープの一部にがん化するものがあることがわかってきました。 |
当院での診療
拡大内視鏡によるリアルタイム診断
最新の拡大機能付き内視鏡を使用し、ポリープの種類をその場で判断できます。
良性か悪性の可能性があるかを即時に評価し、不要な切除を避けつつ、必要な治療はすぐに対応します。
安全な切除法
電気メスを使わない「コールドポリペクトミー」を採用しています。
出血や穿孔(腸に穴があくこと)などの合併症が非常に少なく、安全性が高い方法です。そのため、日帰りでの切除が可能です。
潰瘍性大腸炎
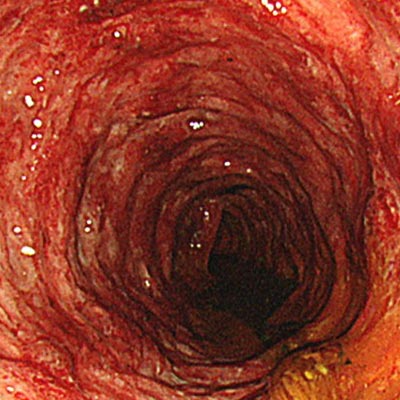
潰瘍性大腸炎は、大腸の内側(粘膜)に慢性的な炎症や潰瘍が起こる病気です。腸の免疫バランスが崩れたことにより、自分の体の免疫が腸を攻撃してしまうことが原因と考えられています。特に直腸からはじまり、連続的に上の腸管に広がるのが特徴です。
軽症から中等症の方が多い一方、約5%の患者さんでは重症化して命に関わるケースもあり、緊急手術が必要になることもあります。また、炎症が長期間続くと大腸がんのリスクが高くなることが知られています。
主な症状
- 下痢(1日何回も排便したくなる)
- 血便、粘液便
- 便意を我慢できない(便意切迫感)
- トイレに行った直後にまた便意を感じる(しぶり腹)
- お腹の痛み
- 発熱
※重症例では体重減少、貧血、全身状態の悪化が見られます。
治療方法
潰瘍性大腸炎の治療は、症状の程度や病変の範囲に応じて以下の治療を行います。
- 5-ASA製剤(基本治療薬)
- ステロイド
- 免疫調節薬
- 分子標的治療薬(バイオ製剤)
- 手術
当院の取り組み
当院では、潰瘍性大腸炎に対して以下のような体制で診療を行っています。
- 内視鏡による正確な診断と重症度評価
- 一人ひとりの状態に合わせた個別治療プランの立案
- 長期的な経過観察と、がん化予防のための定期的な内視鏡検査
